Document
カテゴリ一覧へ戻る子宮頸がんワクチン (HPVワクチン) とその有効性
子宮頸がんとその前がん病変について、およびそれらの原因となるHPVについてはコチラ
Q & A: 子宮頸がんワクチン (以下HPVワクチン)とはどんなワクチンですか?
子宮頸がんの約95%以上はHPV(=ヒトパピローマウイルス)が原因とされています。
HPVワクチンはそのHPVの感染を防ぎ、子宮頸がんを予防するワクチンです。
これらのワクチンはすでにHPVに感染している細胞からHPVを排除する効果は認められません。性交渉の経験がある人の約8割はHPVに感染しますので、初めての性交渉を開始する前に接種するのが最も効果的です。
Q & A: HPVワクチンにはどんな種類がありますか?
日本ではこれまで2価ワクチンの「サーバリックス」(グラクソ・スミスクライン) と4価ワクチン「ガーダシル」(MSD)が使用されてきました(注:かっこ内は製薬会社名)。
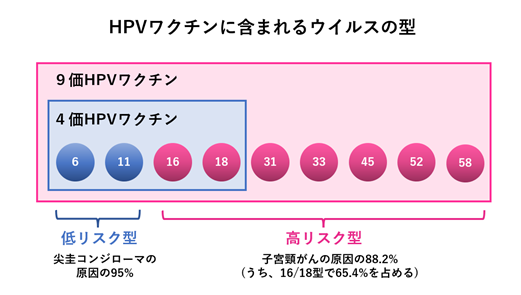
いずれも子宮頸がんの原因の65%を占めるHPV 16・18型への感染を予防するもので、4価ワクチンは尖圭コンジローマの原因となるHPV 6・11型にも対応しています。2020年末には4価ワクチン「ガーダシル」の接種対象に男性を追加することも承認されました。
さらに2021年2月に発売された9価ワクチン「シルガード9」(MSD)はガーダシルが対応している4つの型に加え、5つの型 (HPV 31/33/45/52/58型)に対応しており、子宮頸がんの原因となるHPV型の88.2%をカバーできるようになりました。(下図)
2023年4月1日からは9価ワクチン「シルガード9」も定期接種(小学校6年~高校1年相当の女子)とキャッチアップ接種(平成9年度~平成18年度生まれの女性)の方は公費助成による接種が可能となっています。
- 9価HPVワクチン(シルガード9)についての最新の情報(厚生労働省)
Q & A: 日本ではHPVワクチンはどのくらい接種されていますか?
日本では2010年度の終わりに公費助成 (13~16歳)が開始、接種率は約7割と高いものでした。
2013年4月からは定期接種 (12~16歳)となりましたが、接種後の「多様な症状」に関するセンセーショナルな報道が多くなされ、2か月後の6月には厚生労働省が積極的な接種勧奨の差し控えが発表されました。積極的勧奨の中止前は8割近くだった接種率も1%にも満たない状況が続いており、世界の国々に比べて圧倒的に低くなっています(下のグラフ)。
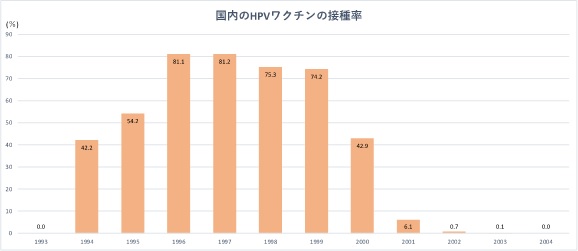
横軸は生まれた年度。2016年12月26日:厚生科学審議会予防接種・ワクチン分科会副反応検討部会/薬事・食品衛生審議会医薬品等
安全対策部会案対策講習会「子宮頸がんワクチンの有効性と安全性の評価に関する疫学研究」を基に作成(データは2015年10月1日時点)
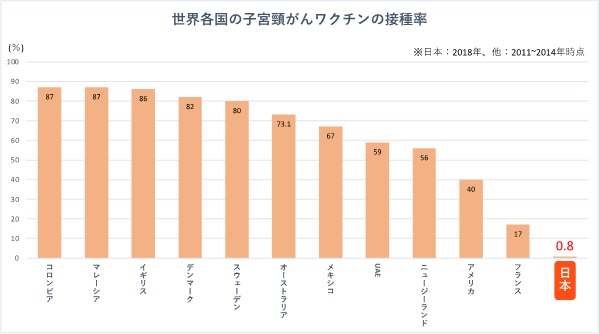
Garland SM et al. Clin Infect Dis. 2016; 63: 519-527. より作成
厚生労働省 定期の予防接種実施者数 より作成
https://www.mhlw.go.jp/topics/bcg/other/5.html (Accessed Mar. 3, 2021)
※厚生労働省は平成25年(2013)年6月から積極的な勧奨を一時的に差し控えていましたが、令和3(2021)年11月に、専門家の評価により「HPVワクチンの積極的勧奨を差し控えている状態を終了させることが妥当」とされ、令和4(2022年)4月から、他の定期接種と同様に、個別の勧奨を行っています。
また、定期接種(小学校6年~高校1年相当の女子)の年代とは別に、平成9年度~平成18年度生まれまで(誕生日が1997年4月2日~2007年4月1日)の女性の方に通常のHPVワクチンの定期接種の対象年齢の間に接種を逃した方がいらっしゃいます。この年代の方で接種を受けていない方は、あらためて公費助成でのHPVワクチンの接種の機会を提供しています(=キャッチアップ接種)。
※さらに令和5(2023)年4月1日からは9価のHPVワクチン(シルガード9)も公費助成で接種できるようになりました(定期接種とキャッチアップ接種の方対象)。9価HPVワクチン接種により、子宮頸がんの原因の80~90%を占める、7種類のHPV (16/18/31/33/45/52/58型)の感染を予防することができます。
注:キャッチアップ接種の公費助成は令和7(2025)年3月末までです
- 9価HPVワクチン(シルガード9)についての最新の情報(厚生労働省)
Q & A: HPVワクチンはどのくらい効果がありますか?
2020年9月時点で世界の110以上の国と地域でHPVワクチンの国の公費助成によるプログラムが実施されています。
HPVワクチンの定期接種を早期に取り入れたオーストラリア、イギリス、アメリカ、北欧などの国々では、HPV感染や前がん病変の発生が有意に低下していることが報告されています。
これらの国々では、ワクチン接種世代と同世代で接種していない人のHPV感染も低下しています(集団免疫効果といえます)。
実際に女子の定期接種により接種率が80%を超えたオーストラリアでは、近い将来子宮頸がんは撲滅するというシミュレーションが発表されました。
世界全体でもHPVワクチンと検診を適切に組み合わせることで、今世紀中の排除が可能となるというシミュレーションもなされています。
世界保健機関 (World Health Organization: WHO)も、「全世界的な公衆衛生上の問題として子宮頸がんの排除」を目標に掲げています。そして、一次予防として少女に対してのHPVワクチン接種、二次予防として子宮頸がん検診と検診時での治療を推奨しています。
子宮頸がんはワクチン接種により撲滅できる数少ないがんなのです。
Q & A: HPVワクチンの有効性についての国内のデータはありますか?
日本でもHPVワクチンを積極的に接種していた世代(平成6~11年生まれ)に対するワクチンの有効性に対する研究データも発表されています。
・新潟県で行われた研究では、ワクチンを接種した20~22歳の女性において、HPV 16型と18型に感染
している割合が0.1%と非接種者の2.2%に比べて有意に下していました。
・秋田県、宮城県における研究では、20~24歳の女性の子宮頸がん検診において、異常な細胞(=異型
細胞)が見つかる割合が、ワクチン接種者では非接種者に比べて有意に少ないことが報告されました。
・松山市における研究では、ワクチン接種世代では20歳時の子宮頸がん検診において前がん病変が
見つかる割合が有意に低下していました。
・日本対がん協会のデータでは、20~29歳の女性では子宮頸部の前がん病変と診断される割合は、
ワクチン接種者で有意に少ないことが示されました。